Без ампутации, инфарктов, к трансплантации органов. Какие современные методики используют в ярославском здравоохранении
Ярославская областная больница одна из первых в России начала использовать методы генной терапии в лечении больных с высоким риском ампутации нижней конечности, у которых хроническая артериальная недостаточность возникла на фоне атеросклероза
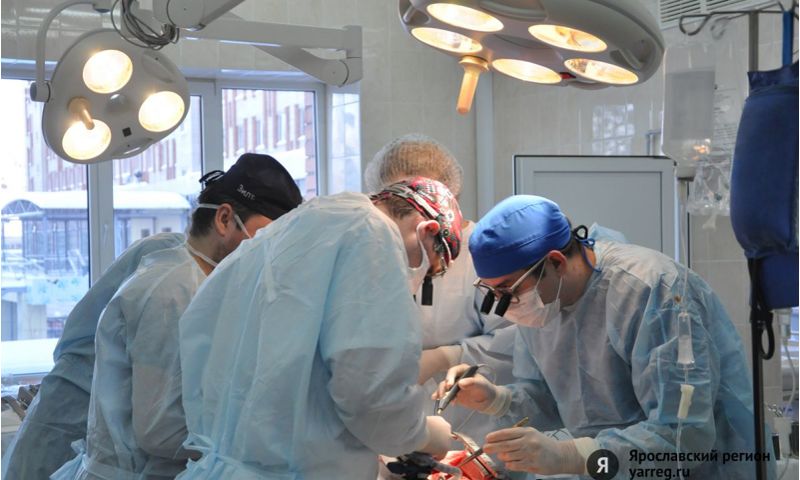
Генная терапия, трансплантология – в регионе развиваются новые направления в медицине. Сегодня реальностью становится то, что еще вчера казалось чудом: например, у пациентов, которым грозила ампутация ног из-за критического сужения просвета сосудов на фоне атеросклероза, теперь в их собственных мышцах выращивают… новые здоровые сосуды. И это – лишь начало пути.
Лечить по-новому
Медицина замахнулась на, казалось бы, невероятное: регенерацию органов и тканей человека. Мы пока не можем «отрастить» себе утраченную ногу, руку подобно ящерице, у которой на месте оторванного хвоста со временем появляется новый. Но сохранить почти обескровленную вследствие атеросклероза ногу путем выращивания в мышцах новых сосудов вполне возможно. Это не фантастика, а самая настоящая реальность.
– Ярославская областная больница одна из первых в России начала использовать методы генной терапии в лечении больных с высоким риском ампутации нижней конечности, у которых хроническая артериальная недостаточность возникла на фоне атеросклероза. Уже более 300 больных мы пролечили этим методом с хорошим результатом, – гордится один из ведущих специалистов отделения сосудистой хирургии областной больницы, доктор медицинских наук, профессор Ярославского государственного медицинского университета Юрий Червяков.
Атеросклерозом артерий нижних конечностей страдают около 5% пожилых россиян. Курение, гипертония, сахарный диабет могут утяжелить сердечно-сосудистую патологию и спровоцировать ишемию.
– Прогрессирование хронической ишемии нижних конечностей (ХИНК) нередко приводит к их ампутации. В стране ежегодно их проводится 22 – 25 тысяч – это же сопоставимо с населением небольшого города, – обеспокоен Юрий Валентинович. – Мы работаем над тем, чтобы к столь радикальным мерам прибегали как можно реже.
Сосудистый хирург с 30-летним стажем работы и огромным опытом знает: любая операция несет с собой риски (побочных эффектов применения анестезии, развития послеоперационных осложнений) и ратует за новые – менее травматичные, органосберегающие – методы.
– Генная и клеточная терапия для лечения больных с ХИНК применяется в России с начала 2000-х годов. Мы используем отечественную разработку – инновационный препарат, созданный учеными Московского института стволовых клеток человека, – уточняет доктор.
Это специальный молекулярный «контейнер», в котором помещен человеческий ген VEGF 165, отвечающий за появление и рост сосудов. Они замещают выработавшие свой природный ресурс. Внешне этот процесс похож на появление состоящего из множества рукавов нового русла у перегороженной плотиной реки. Кровоснабжение мышцы голени улучшается, и человек вновь может подолгу ходить, не испытывая боли, возвращается к привычной жизни. Страх потерять ногу отступает.
– В 2011 году препарат был зарегистрирован в России, и за 10 лет его применения в лечении больных с ХИНК мы наработали большой клинический опыт, которым охотно делимся с коллегами из других регионов. К нам приезжают пациенты не только со всей Ярославской области, но и из соседних и даже дальних областей, – объясняет Юрий Валентинович.
 Новинка фармацевтического рынка стоила недешево, и раньше далеко не каждый желающий мог ее купить. Однако после включения препарата в список жизненно важных и необходимых лекарственных средств его стали закупать и за счет бюджета.
Новинка фармацевтического рынка стоила недешево, и раньше далеко не каждый желающий мог ее купить. Однако после включения препарата в список жизненно важных и необходимых лекарственных средств его стали закупать и за счет бюджета.
Теперь при наличии медицинских показаний больные получают его бесплатно. К сожалению, еще далеко не все пациенты – и даже врачи! – знают, что хроническую артериальную ишемию, развившуюся на фоне атеросклероза, можно лечить по-новому – методами генной терапии. И не только ее, но и многие другие заболевания.
– В Национальном медицинском исследовательском центре сердечно-сосудистой хирургии имени Бакулева ведется большая научная работа: исследуется возможность использования этих методов в лечении больных с инфарктом миокарда. Улучшение кровоснабжения мышцы сердца необходимо для восстановления функции жизненно важного органа и предотвращения повторных инфарктов, – поясняет Юрий Червяков.
Трансплантология: быть или не быть
Выращенные с нуля сосуды – это только начало. Регенеративная медицина в мире бурно развивается. Разработаны технологии выращивания для последующей пересадки относительно простых по устройству органов – мочевого пузыря, кровеносных сосудов, влагалища. Известный трансплантолог, заведующий кафедрой физики живых систем МФТИ академик РАН Анзор Хубутия в прошлом году заявил, что сейчас одна из главных тем кафедры – создание сегмента сердечной мышцы из стволовых клеток. А в перспективе можно будет выращивать и другие «биозапчасти» человеческого организма.
Но пока это задача скорее науки, чем практической медицины. И для людей с тяжелыми патологиями, у которых органы по тем или иным причинам практически вышли из строя, единственной надеждой остается трансплантация. В начале марта состоялось видеоселекторное совещание на тему развития трансплантологической службы в Ярославской области. Его участники – главный трансплантолог Минздрава РФ, руководитель Национального медицинского исследовательского центра?трансплантологии?и искусственных?органов?имени?академика?В.И. Шумакова?Сергей Готье, представители правительства области, регионального департамента здравоохранения, руководители и врачи ведущих клиник области – обсуждали перспективы создания на базе областной больницы центра трансплантологии.
– Ключевыми моментами для обсуждения стали подготовка медицинского персонала, материально?техническое оснащение больниц и успешное прохождение этапа лицензирования на донорство и трансплантацию органов, – пояснил участвовавший в совещании Юрий Червяков.
Начать предполагается с операций по пересадке почек. Сейчас в Ярославле они не выполняются. Пациенты стоят в «листе ожидания» в федеральных клиниках.
– 350 жителей области с острой и хронической почечной недостаточностью находятся на гемодиализе: они регулярно – три раза в неделю – приезжают в диализные центры Ярославля и Рыбинска, где в течение 4?6 часов им проводят очистку крови с помощью аппарата «искусственная почка». Есть утренние, дневные и даже ночные смены. И так из месяца в месяц, из года в год. О высоком качестве жизни в этом случае говорить не приходится. С точки зрения экономики это тоже серьезная проблема: люди теряют трудоспособность, на проведение процедур расходуются значительные бюджетные средства – примерно миллион рублей на одного человека в год. Пересадка донорской почки могла бы в корне изменить ситуацию, – считает Юрий Валентинович.
У 150 ярославцев есть показания к трансплантации, но в Москву на операцию уезжают менее десяти человек в год: больше столица обеспечить донорскими органами не может. Когда ожидание затягивается на пять и более лет, пациент рискует до исполнения своей мечты не дожить. А если трансплантацию проводить в своем регионе, очередь пойдет значительно быстрее.
– У нас в стране пересадка почки впервые была выполнена академиком Петровским еще в шестидесятых годах прошлого века. Но до сих пор этот метод задействуют лишь крупные клиники российских мегаполисов. Ярославский центр трансплантологии в перспективе может стать межрегиональным, потому что в соседних Ивановской, Костромской, Вологодской и других областях подобного нет. Но пока об этом говорить рано: сначала нам предстоит закрыть потребность в этом виде медицинской помощи своих земляков, – строит планы Юрий Червяков.
 Подготовка кадров происходит на базе Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика Шумакова Минздрава России. В составе бригады: 4 хирурга, 2 анестезиолога-реаниматолога, нефролог и врач-лаборант. А в конце марта в Ярославле ждут главного трансплантолога Минздрава РФ академика Сергея Готье: он оценит готовность к запуску нового проекта. Следующие этапы – получение больницей соответствующей лицензии, закупка современного медицинского лабораторного оборудования, ремонт и оснащение операционной.
Подготовка кадров происходит на базе Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика Шумакова Минздрава России. В составе бригады: 4 хирурга, 2 анестезиолога-реаниматолога, нефролог и врач-лаборант. А в конце марта в Ярославле ждут главного трансплантолога Минздрава РФ академика Сергея Готье: он оценит готовность к запуску нового проекта. Следующие этапы – получение больницей соответствующей лицензии, закупка современного медицинского лабораторного оборудования, ремонт и оснащение операционной.
– Надо поднять лабораторную базу на новый уровень, чтобы стало возможно проверить совместимость донора и реципиента по множеству показателей. Это крайне важно, потому что в случае ошибки начнется отторжение чужеродного органа и человек может погибнуть, – уточняет Юрий Червяков.
А дальше предстоит воплощать задуманное в жизнь.
Миссия – выполнима?
– Лучше всего приживается орган от ближайшего кровного родственника. В этот круг входят: родители, дети, братья, сестры, дяди, тети, племенники. Но даже в этом случае полная совместимость невозможна. Именно родственная трансплантация дает оптимальный результат. В Москве она стала массовым явлением. Приобретая новые компетенции в федеральном центре трансплантологии и искусственных органов, мы практически ежедневно видели людей, которые жертвовали почку своим близким. В их представлении это благородная миссия, проявление взаимовыручки, любви к родному человеку. Основной принцип такого донорства – добровольность и бескорыстие, – сообщил Юрий Червяков.
Он заверяет: здоровый человек и с одной почкой будет чувствовать себя нормально, потому что оставшаяся возьмет на себя функцию удаленной. Для него не будет ограничений по физическим нагрузкам, занятиям спортом, так как в последние три?пять лет для забора органа у живого донора применяются малоинвазивные технологии: вместо открытой операции и большого разреза – лапароскопическая методика, через проколы. И уже на следующий день донор встает, ходит, продолжает активный образ жизни.
– Мы планируем в регионе создать лист ожидания трансплантации. Предварительно прорабатываем возможность родственного донорства, обсуждаем его с пациентами. В первую очередь этот вопрос нужно обсуждать в семье. Речь о пересадке органов детям не идет: наша возрастная группа – только совершеннолетние, – подчеркнул Юрий Червяков.
Решение примет консилиум
А если у больного нет здоровых родственников, подходящих под достаточно жесткие критерии?
– Это совсем не редкость, скорее наоборот: лишь 30 процентов от общего количества случаев пересадки органов в России – родственная трансплантация. Если она невозможна, остается второй вариант: почка от пациента, у которого диагностирована смерть мозга, – разъяснил Юрий Валентинович.
Постановка такого диагноза – серьезная врачебная процедура. Причинами смерти мозга могут стать: тяжелая черепно?мозговая травма, внутричерепные кровоизлияния, инфаркты мозга, опухоли. Согласно приказу Минздрава, окончательное решение принимает консилиум врачей.
– Если специальные обследования показывают, что головной мозг не функционирует, происходит предварительная констатация смерти. Необратимые изменения мозга произошли, хотя сердце может биться, дыхание с помощью медицинской аппаратуры поддерживаться, другие органы и системы организма работать. Тем не менее во избежание ошибок спустя 6 часов на втором консилиуме врачи повторно оценивают состояние пациента. При отсутствии положительной динамики человек признается умершим. Но потенциал его организма далеко не исчерпан. И он вполне способен посмертно помочь другим людям. После отключения от поддерживающего жизненные функции аппарата может быть произведен забор внутренних органов: сердца, печени, двух почек, поджелудочной железы. Их получат больные, которых спасет трансплантация, – рассуждает Юрий Червяков.
Конечно, здесь возникают и этические вопросы.
– В нашей стране законодательно принята «презумпция согласия»: если человек при жизни не запретил письменно или устно использовать свои органы для трансплантации, он признается согласным на эту посмертную процедуру, – поясняет Юрий Червяков.
Согласие по умолчанию действует также в Австрии, Бельгии, Венгрии, Испании, Италии, Франции, Швеции и некоторых других странах. А вот в Австралии, Великобритании, Германии, Израиле, Канаде, США, Японии, наоборот, действует «презумпция несогласия». Там желающие оказать посмертную услугу другим людям вносят особую пометку в водительские права.
Русская православная церковь, приветствуя и поддерживая жертвенность, тоже считает, что такое согласие должно быть осознанным. Так что и после вступления в силу с начала этого года нового закона о трансплантологии диалог на эту тему с обществом будет продолжен.
В будущем, несомненно, акцент будет сделан на пересадку органов, выращенных из собственных клеток больного.
В этом случае они и приживаются лучше, и функционируют дольше. А значит, за этим – будущее.
Фото из архива «Ярославского региона» и pixabay.com
Короткий адрес этой новости: https://yarreg.ru/n5hcw/











Комментарии: